Mladi kirurg iz KB Dubrava objašnjava kako operacije bez vidljivog ožiljka mijenjaju oporavak pacijenata i zašto se karcinom usne šupljine sve češće javlja kod mladih.
Autor je više od 45 znanstvenih radova, bio je dio tima koji je prvi u Hrvatskoj ugradio obostranu endoprotezu temporomandibularnih zglobova, a prvi je i hrvatski specijalist koji je završio prestižni jednogodišnji Postgraduate Programme in Head and Neck Surgery: Oncology 2023. pri Europskom društvu za kraniomaksilofacijalnu kirurgiju (EACMFS). Dr.sc. Marko Tarle, dr.med., 34-godišnji je maksilofacijalni kirurg Kliničke bolnice Dubrava te viši asistent na Stomatološkom fakultetu Sveučilišta u Zagrebu. Njegov rad spaja vrhunsku kiruršku preciznost s inovativnim istraživanjima u području onkologije glave i vrata, čime postavlja nove standarde u hrvatskoj medicini.
Zašto ste se odlučili na specijalizaciju upravo iz maksilofacijalne kirurgije i što vas u tom području najviše fascinira?
Kroz cijeli moj put najviše me vodio osjećaj da želim biti ondje gdje čovjeku mogu pomoći kad mu je najteže. Maksilofacijalna kirurgija je u tom smislu posebna: radimo u području koje je povezano s identitetom, govorom, prehranom, disanjem i samopouzdanjem. Ponekad jednim zahvatom nekome ne vraćate samo funkciju nego i dio života koji mu je trauma ili bolest uzela. Fascinira me i to što je maksilofacijalna kirurgija doista specifična, gotovo “mistična” grana medicine, spoj medicine, kirurgije i stomatologije, s nevjerojatno širokim spektrom od traumatologije i deformiteta čeljusti do onkologije glave i vrata.
Tijekom fakulteta shvatio sam da me privlače izazovi i područja gdje se znanje stalno nadograđuje, a upravo ovdje je učenje praktički svakodnevno. Posebno me inspirirao kolektiv na Klinici za kirurgiju lica, čeljusti i usta KB Dubrava, razina profesionalnosti, timski rad i činjenica da mnoge operacije nisu “solo”, nego koreografija iskustva, preciznosti i povjerenja. Uz to, tehnologije poput 3D virtualnog planiranja i 3D modeliranja za složene onkološke rekonstrukcije, traume i deformitete čeljusti otvorile su mi jedan potpuno novi pogled na kirurgiju: kako planirati pametnije, sigurnije i individualizirano za svakog pacijenta.
A možda najviše, fascinirali su me maksilofacijalni kirurzi koji razmišljaju šire, sustavno i holistički: ne samo “kako operirati”, nego “kako razumjeti cijelog čovjeka” i njegov problem. Uz to, uvijek me privlačila onkologija i želja da mogu biti oslonac i palijativnim bolesnicima kada je najvažnije da pacijent osjeti da nije sam. I naposljetku, htio sam znanje medicine spojiti s manualnim vještinama jer u ovoj struci ruke i glava moraju raditi zajedno, mirno i odgovorno.
Prošle godine u KB Dubrava uveli ste novu metodu liječenja prijeloma čeljusti. Možete li objasniti u čemu je inovacija i kakav utjecaj ima na oporavak pacijenata?
Uveli smo minimalno invazivnu, endoskopski asistiranu metodu liječenja prijeloma zglobnog nastavka donje čeljusti pristupom kroz usta. Važno mi je odmah reći da sam metodu izvodio uz iskusnijeg kolegu dr. Igora Čvrljevića i da ništa od ovoga ne bi bilo moguće bez podrške i vizije ravnateljstva bolnice te mog učitelja prof. dr. sc. Ivice Lukšića, koji je prepoznao koliko je važno da kao krovna maksilofacijalna kirurgija u Hrvatskoj kontinuirano unapređujemo dijagnostičke i terapijske kirurške tehnike.
To nije samo ambicija, to je obaveza prema pacijentima i prema struci. Prijelomi zglobnog nastavka donje čeljusti su dugo često liječeni ili konzervativno, zatvaranjem i imobilizacijom čeljusti, ili klasičnim operacijama s rezom izvana. Konzervativno liječenje nekad je dovoljno, ali kod određenih tipova prijeloma može ostaviti funkcionalne posljedice poput ograničenog otvaranja usta, boli ili poremećaja zglobne funkcije. Klasični “vanjski” pristupi mogu biti vrlo učinkoviti, ali nose i rizike vidljivog ožiljka i mogućih komplikacija vezanih uz okolne strukture. Endoskopski asistirani pristup ide kroz usta, bez vanjskog reza, a endoskop nam daje bolju vizualizaciju u anatomski zahtjevnom području i omogućuje precizniju repoziciju i fiksaciju.
Za pacijente to u praksi najčešće znači manje invazivan zahvat, manje opterećenje za meka tkiva, izostanak vidljivog ožiljka, često brži funkcionalni oporavak i kraći boravak u bolnici. Posebno mi je drago što, nakon više od 50 slučajeva, možemo reći da imamo odlične rezultate i zadovoljne pacijente uz minimalne komplikacije i vrlo dobre ishode. Trenutačno to sustavno radimo jedino mi na Klinici u Hrvatskoj i to ne doživljavam kao “ekskluzivu”, nego kao odgovornost: kad imate znanje i mogućnost, dužni ste to pretvoriti u standard koji podiže kvalitetu liječenja u cijeloj zemlji.
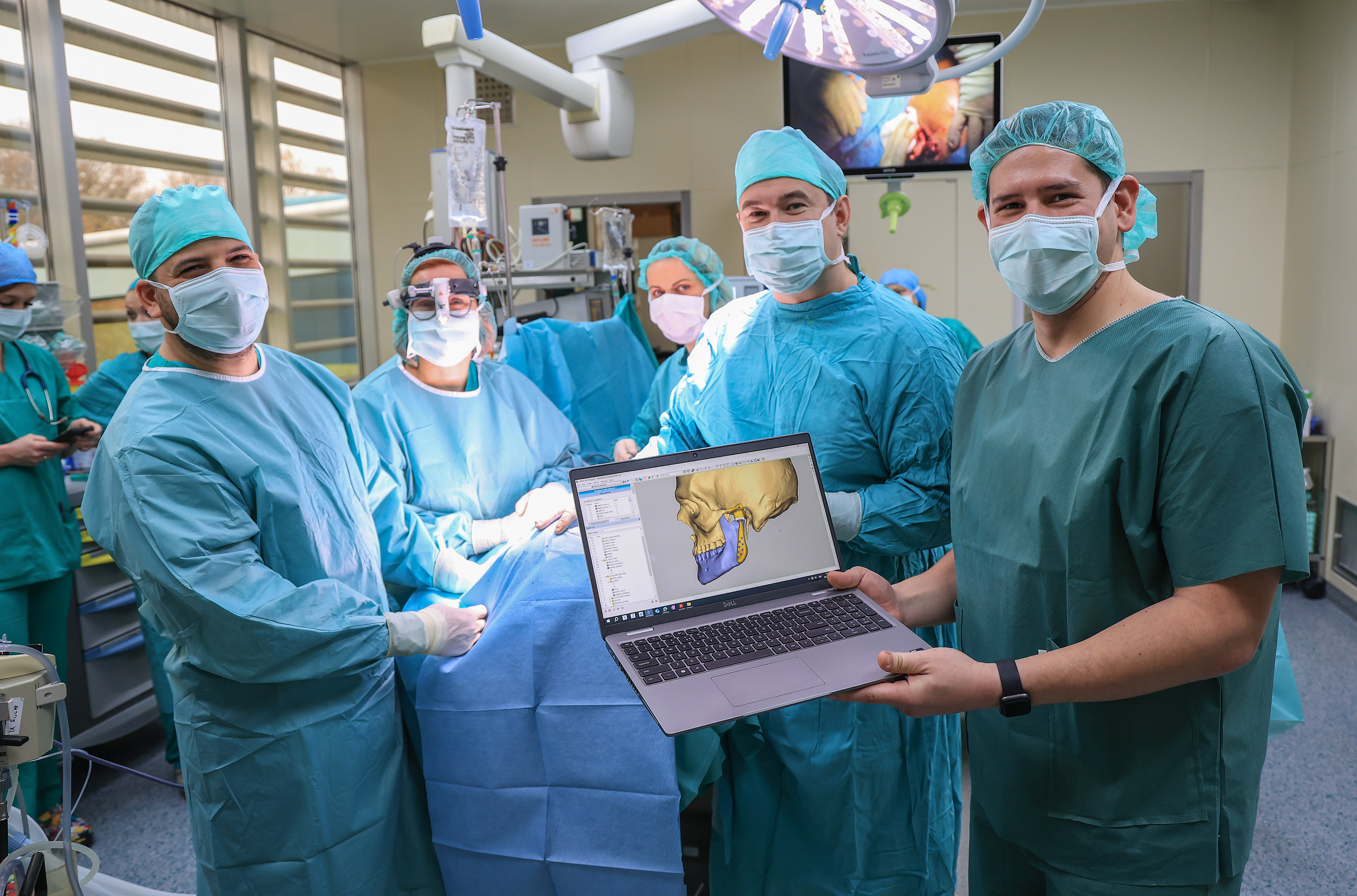
Nedavno ste prvi put ugradili obostranu endoprotezu temporomandibularnih zglobova. Koliko je ovaj zahvat složen i koje su najvažnije indikacije za njegovu primjenu?
Ugradnja endoproteze temporomandibularnog zgloba je zahtjevan, kompleksan zahvat i važno je naglasiti da iza njega stoji cijeli tim kirurga i stručnjaka. Ja sam bio samo jedan dio tog tima. To je zahvat koji se ne može raditi “na snagu” niti impulzivno. Traži precizno planiranje, iskustvo, dobru procjenu indikacija, odličnu operacijsku tehniku i odgovoran postoperativni nadzor. Upravo zato je značaj ovog zahvata za hrvatsku maksilofacijalnu kirurgiju velik: našim pacijentima smo otvorili mogućnost koju do sada u Hrvatskoj nisu imali, a koja u određenim teškim stanjima može doslovno promijeniti kvalitetu života. Endoproteze mogu biti jednostrane ili obostrane, ovisno o bolesti i oštećenju zgloba.
Najvažnije indikacije su teška degenerativna bolest zgloba, ankiloza, ozbiljne posttraumatske posljedice, deformiteti i stanja nakon višestrukih operacija kada druge metode više ne donose stabilan rezultat. Ono što pacijenti najviše osjete je smanjenje boli, povećanje otvaranja usta i povrat osnovnih funkcija. U 2025. godini do sada smo ugradili 7 endoproteza i upravo taj broj govori da stvarna potreba postoji. Meni osobno je najvažnije da pacijent osjeti da mu je sustav dao rješenje, a ne samo dijagnozu.
Kako pacijenti reagiraju na ove nove metode liječenja? Imate li primjera gdje su rezultati nadmašili očekivanja?
Zanimljivo je da pacijenti često uopće ne doživljavaju da su “dobili novu metodu” , oni doživljavaju ono što je njima najvažnije: da mogu otvoriti usta bez boli, normalno jesti, govoriti, vratiti se poslu i životu. A to je, realno, jedino mjerilo koje vrijedi. Kod endoskopski asistiranog liječenja prijeloma zglobnog nastavka donje čeljusti najljepše je vidjeti kad se pacijent nakon teške traume u relativno kratkom roku vrati funkciji, bez dodatnog opterećenja ožiljkom i bez dugotrajnog oporavka. U našim prvim slučajevima, primjerice, postignuta je stabilna okluzija, dobra zglobna funkcija i oporavak bez komplikacija, upravo to je smjer kojem težimo.
Kod endoproteza čeljusnog zgloba posebno je snažan trenutak kad pacijent koji je godinama živio s kroničnom boli prvi put kaže: “Doktore, ja sam se naspavao.” Takve rečenice vas vrate na ono bitno: tehnologija je važna, ali cilj je čovjek. Možda se mi kao Klinika ne namećemo uvijek medijski, ali vjerujem da se izvrsnost na kraju najjasnije vidi kroz pacijente , kroz njihovo povjerenje i rezultate koji ostaju iza nas.
Postoji li plan za širenje primjene ovih metoda u drugim bolnicama u Hrvatskoj?
Apsolutno, i to vidim kao našu odgovornost. Prof. dr. sc. Ivica Lukšić, kao predsjednik Hrvatskog društva za maksilofacijalnu, plastičnu i rekonstrukcijsku kirurgiju glave i vrata HLZ-a, aktivno potiče da se znanje dijeli, a ne “čuva”. Kroz kongrese, simpozije, godišnje sastanke i stručne radionice nastojimo prenositi iskustva i konkretne protokole kolegama iz drugih centara.
U Hrvatskoj nas nema puno, maksilofacijalnih kirurga je šezdesetak i svi se uglavnom dobro poznajemo. Upravo zato vjerujem da je realno da se ove metode postupno šire: kroz edukaciju, mentorstva, zajedničke operacije i standardizaciju. Dugoročno, jačanje domaće ekspertize nije luksuz nego obaveza. Pacijenti ne bi trebali putovati izvan Hrvatske da bi dobili suvremenu kirurgiju, naš je zadatak da uvjete i znanje gradimo ovdje.
Koje tehnologije ili kirurške inovacije smatrate ključnima za budućnost maksilofacijalne kirurgije?
U Hrvatskoj danas praktički ne postoji maksilofacijalna operacija koju ne možemo izvesti. Jedini stvarni izuzetak je transplantacija lica, za koju trenutačno još nemamo sve organizacijske i logističke uvjete, ali vjerujem da će se i to s vremenom promijeniti. To govori koliko je struka sazrela i koliko je važno da se razvoj nastavi u smjeru preciznosti, personalizacije i dugoročno boljih ishoda za pacijente. Budućnost maksilofacijalne kirurgije vidim u personaliziranoj kirurgiji, koja se već danas snažno oslanja na 3D virtualno planiranje, navigaciju te pacijentu prilagođene implantate i kirurške vodilice.
Takav pristup omogućuje nam da zahvate planiramo preciznije, sigurnije i predvidljivije, a to se izravno odražava na funkcionalne i estetske rezultate. Veliki potencijal ima i bioinženjering te 3D printanje bioloških tkiva, osobito u onkološkoj kirurgiji glave i vrata, gdje se susrećemo s velikim i složenim defektima koje želimo rekonstruirati na način što bliži prirodnoj anatomiji. Važnu ulogu u budućnosti imat će i umjetna inteligencija, kako u dijagnostici tako i u planiranju liječenja. Od ranijeg prepoznavanja promjena na radiološkim snimkama, preko optimizacije kirurških planova, do procjene rizika i ishoda, AI će sve više postajati alat koji pomaže liječniku u donošenju preciznijih odluka.

U tom kontekstu posebno su zanimljivi i tzv. „liquid biopsy“ pristupi, odnosno analiza biomarkera iz krvi ili sline, koji bi mogli omogućiti ranije otkrivanje recidiva, metastaza ili premalignih lezija, često i prije nego što se klinički očituju. Jednako važan korak su intraoperativne metode procjene rubova tumora, koje omogućuju preciznije određivanje tzv. molekularno čistih rubova. Time dobivamo veću sigurnost da je tumor u cijelosti odstranjen, uz maksimalno očuvanje zdravog tkiva i funkcije. U onkologiji glave i vrata sve veću ulogu ima i perioperativna primjena imunoterapije, ondje gdje je indicirana, jer ulazimo u razdoblje u kojem kirurgija i sustavno onkološko liječenje više nisu odvojene faze, nego dio jedinstvene terapijske strategije.
Robotska kirurgija i napredne endoskopske tehnike dodatno će se razvijati tamo gdje donose manju invazivnost, veću preciznost i bolju ergonomiju rada, osobito u anatomijski zahtjevnim i osjetljivim područjima glave i vrata. No, uz svu tehnologiju, ne smijemo zaboraviti da i prevencija postaje svojevrsna „tehnologija budućnosti“. U tom smislu, iznimno važan javnozdravstveni učinak ima cijepljenje protiv HPV-a, i to spolno neovisno, jer se time dugoročno mijenja epidemiologija HPV-povezanih tumora glave i vrata i smanjuje potreba za teškim, invazivnim liječenjem.
Vaše istraživanje fokusira se na karcinom usne šupljine kod mladih osoba. Koliko mladih pacijenata godišnje oboli od ove bolesti u Hrvatskoj i koji su najčešći simptomi na koje treba obratiti pažnju?
Karcinom usne šupljine postaje sve veći problem, ne samo u svijetu nego i u Hrvatskoj. Kod nas se godišnje bilježi otprilike 300 do 350 novih slučajeva, a iako je broj mladih pacijenata manji, ono što nas posebno zabrinjava jest dojam da ih je iz godine u godinu sve više. Još je zabrinjavajuće to što se kod značajnog dijela tih mladih bolesnika ne nalaze klasični rizični čimbenici poput pušenja ili pretjerane konzumacije alkohola, na koje smo se desetljećima oslanjali u objašnjenju nastanka ove bolesti. Tumor u mladoj osobi uvijek nosi posebnu težinu.
To nije samo dijagnoza, nego nagli prekid planova, identiteta i često obiteljskih uloga. Upravo zbog toga me ovo područje snažno privlači i kao liječnika i kao znanstvenika. U takvim situacijama ne želite stati na standardnom odgovoru, nego tražite objašnjenje zašto se bolest pojavila i kako pacijentu možete ponuditi više, bolje liječenje, ranije otkrivanje i, dugoročno, stvarnu prevenciju. Simptomi na koje treba obratiti pozornost često su naizgled banalni, ali njihovo ignoriranje može biti kobno. To su ranice ili ulceracije u usnoj šupljini koje ne zacjeljuju dulje od dva do tri tjedna, crvene ili bijele mrlje na sluznici, kvržice ili zadebljanja, osjećaj “nečega stranog” u ustima, bol, peckanje ili krvarenje bez jasnog uzroka.
Često se javljaju i poteškoće pri gutanju, govoru ili žvakanju, trnci ili utrnulost u području usne šupljine, klimanje zuba ili proteza koja odjednom loše sjeda, bez očitog razloga. Upravo takve promjene zahtijevaju pregled i ne bi ih trebalo odgađati ili umanjivati njihovu važnost. Trenutačno provodimo veliki istraživački projekt u suradnji sa Stomatološkim fakultetom i Medicinskim fakultetom Sveučilišta u Zagrebu te Institutom Ruđer Bošković.
Iskreno me veseli što kao mladi znanstvenik i kirurg mogu biti dio tima koji pokušava rasvijetliti uzroke i biološke mehanizme karcinoma usne šupljine u mladih osoba. Jer onog trenutka kada shvatimo zašto bolest nastaje, otvaramo vrata ne samo boljem liječenju, nego i stvarnoj prevenciji te ranijem i učinkovitijem otkrivanju.
Koji su rizični faktori za nastanak karcinoma usne šupljine kod mladih i koje mjere prevencije bi mogli poduzeti?
Najiskreniji odgovor jest da kod dijela mladih pacijenata još uvijek ne znamo točan uzrok nastanka karcinoma usne šupljine, i upravo je ta neizvjesnost ono što struku najviše potiče na daljnja istraživanja. Kada se bolest pojavi kod osobe koja nema klasične rizične navike, liječnik jednostavno ne može ostati zadovoljan postojećim objašnjenjima, nego traži dublje razumijevanje mehanizama koji stoje u pozadini.
Ipak, određeni čimbenici se sve jasnije nameću kao važni. HPV infekcija može imati ulogu u manjem udjelu karcinoma usne šupljine, zbog čega su cijepljenje protiv HPV-a i odgovorno spolno ponašanje racionalne i opravdane preventivne mjere. Sve više pažnje posvećuje se i kroničnoj upali te promjenama u imunološkom sustavu, jer vidimo povezanost s autoimunim bolestima i potencijalno malignim promjenama sluznice koje se razvijaju kroz dulje vrijeme. Također, ne smijemo zanemariti ulogu kroničnih mikrotrauma, poput oštrih rubova zuba ili dugotrajnih iritacija sluznice. Same po sebi one nisu uzrok karcinoma, ali u osjetljivoj sluznici, osobito uz prisutnu upalu ili imunološku disfunkciju, mogu predstavljati dodatni čimbenik rizika.
Loša oralna higijena i neliječena upalna stanja u usnoj šupljini u tom kontekstu dodatno pogoršavaju situaciju. Uz sve navedeno, i dalje vrijede temeljne preventivne mjere: nepušenje, izbjegavanje pretjerane konzumacije alkohola, uravnotežena prehrana bogata voćem i povrćem, redovit san i tjelesna aktivnost. Prevencija u svakodnevnoj praksi često započinje vrlo jednostavno, redovitim stomatološkim pregledima, sustavnim pregledom cijele usne šupljine i stvaranjem kulture u kojoj se ranica koja ne prolazi ne ignorira, nego shvaća kao signal da se na vrijeme potraži stručni savjet.

Koji su najvažniji nalazi iz vaših studija o karcinomu usne šupljine i što iznenađuje struku?
Jedan od nalaza koji stvarno mijenja perspektivu je da značajan dio pacijenata razvije karcinom usne šupljine bez pušenja i bez alkohola. U našoj analizi preko 200 kirurški liječena bolesnika, čak 30% je bilo u skupini “non-smoking, non-drinking”, s jasnim razlikama u profilu bolesti: češće su to bile žene i tumori su se češće javljali na jeziku i obraznoj sluznici, dok su tumori dna usne šupljine u toj skupini bili rijetki. Posebno iznenađuje snažna povezanost s imunološkom pozadinom: u toj skupini bolesnika puno su češće prisutna stanja koja moduliraju imunološki sustav, uključujući autoimune bolesti, a istovremeno nalazimo i drugačiji “upalni potpis” u krvi i u tumoru.
To nas vodi prema ideji da dio tumora nije samo “karcinom bez rizičnih faktora”, nego potencijalno drugačiji fenotip bolesti. Također, oralni lihen planus je važna tema jer se radi o dokazanoj premalignoj promjeni koja tijekom godina može povećati rizik maligniteta i čak multiplih tumora. To je klinički važno jer traži dugoročan, pametan nadzor. A ono što je možda najviše frustrirajuće i motivirajuće u isto vrijeme: unatoč tehnološkom napretku, i dalje se borimo s time da petogodišnje preživljenje u karcinomu usne šupljine nije tamo gdje bismo htjeli. To je podsjetnik na jednu rečenicu koju često imam na umu: nije problem kad nešto ne znamo, problem je kad mislimo da znamo, a zapravo još nismo postavili prava pitanja.
S više od 45 znanstvenih radova, kako usklađujete klinički rad s intenzivnim znanstvenim istraživanjem?
Često se šalim da jednostavno ne znam biti na miru, i to je doista istina. Čak ni na godišnjem odmoru nisam osoba koja može samo ležati i “ugasiti se”. Mene pokreće znatiželja i unutarnji osjećaj da se medicina može razvijati samo ako stalno ostajemo aktivni, budni i spremni propitivati ono što radimo, čak i onda kada nam se čini da su odgovori već poznati. Kliničko iskustvo mi je pritom neprocjenjivo u znanstvenom radu, jer upravo iz svakodnevne prakse dolaze prava pitanja.
Najviše me veseli trenutak kada nešto što uočite u radu s pacijentima, neki obrazac, naizgled sitan detalj, uspijete pretvoriti u jasnu hipotezu, analizirati je i na kraju objaviti kao znanstveni rad. Tako smo, primjerice, objavili zanimljiv nalaz da velike promjene atmosferskog tlaka, odnosno nagle promjene vremena, mogu biti povezane s porastom broja hospitalizacija zbog odontogenih apscesa, upala uzrokovanih bolestima zuba. Taj je rad bio prepoznat i nagrađen od prestižnog znanstvenog časopisa, što nam je bila potvrda da i svakodnevna klinička zapažanja mogu imati širi znanstveni značaj.
Posebno mi je važno naglasiti da mi je ljubav prema znanosti snažno prenio prof. dr. sc. Ivica Lukšić, ne samo kao mentor, nego i kao osobni primjer da se vrhunska kirurgija i ozbiljan znanstveni rad ne isključuju, nego se prirodno nadopunjuju. Upravo ta kombinacija mi je pokazala da znanost nije nešto apstraktno i udaljeno od pacijenta, nego alat kojim kliničko iskustvo dobiva dublji smisao i dugoročnu vrijednost.
Koje su najveće prepreke u istraživanju karcinoma usne šupljine u mladih pacijenata i kako ih prevladavate?
Najveća prepreka je, vrlo jednostavno, matematika. Hrvatska ima mali broj stanovnika, pa je i apsolutni broj karcinoma usne šupljine ograničen. Kada godišnje govorimo o nekoliko stotina slučajeva ukupno, jasno je da je broj mladih pacijenata još manji. Zbog toga su mnoga istraživanja nužno retrospektivna, a prospektivne studije često imaju mali uzorak, što ograničava snagu zaključaka. To pokušavamo prevladati na nekoliko razina. Sustavno koristimo arhivirane tumorske uzorke i prikupljamo uzorke krvi pacijenata tijekom redovitih kontrola, čime gradimo kvalitetne baze podataka kroz vrijeme.
Jednako važna je interdisciplinarna suradnja, molekularni biolozi, biokemičari i znanstvenici iz drugih područja pomažu nam da kliničke ideje pretvorimo u izvediva i metodološki čvrsta istraživanja. Posebno je vrijedna suradnja institucija poput Stomatološkog fakulteta i Medicinskog fakulteta Sveučilišta u Zagrebu i Instituta Ruđer Bošković, jer tek takvim povezivanjem možemo nadoknaditi ograničenja malog sustava.
I možda najvažnije od svega, potrebno je ostati uporan. U maloj zemlji morate biti dvostruko organiziraniji i dvostruko otvoreniji suradnji, jer samo tako možete dobiti dovoljnu snagu uzorka i kvalitetu podataka koja vodi do relevantnih odgovora.

Smatrate li da bi ranija edukacija i prevencija mogla značajno smanjiti pojavu karcinoma u mladih? Ako da, kako?
Apsolutno da. Prevencija je uvijek najvažniji dio i to nije fraza, nego činjenica. Usna šupljina je svojevrsni “luksuz” u onkologiji jer je lako dostupna za pregled, ne trebaju skupi uređaji da biste uočili sumnjivu promjenu. Ono što nam nedostaje jest kultura pregleda i pravovremene reakcije. Edukacija o cijepljenju protiv HPV-a mora biti jasna i spolno neovisna, jer govorimo o prevenciji raka, a ne o pitanju spola. Jednako je važno jačati ulogu liječnika obiteljske medicine i doktora dentalne medicine u primarnoj zdravstvenoj zaštiti, da rutinski pregledavaju cijelu usnu šupljinu i prepoznaju rizične lezije.
Građane treba educirati o samopregledu i vrlo jednostavnoj poruci: ako ranica ne prolazi dva do tri tjedna, treba je pregledati. Na nacionalnoj razini mislim da bismo trebali razmišljati o preventivnom programu ili barem strukturiranim kampanjama koje doista dopiru do rizičnih skupina. Naša Klinika i Stomatološki fakultet svake godine u travnju obilježavaju tjedan svjesnosti o tumorima glave i vrata, uz besplatne preglede bez uputnice, ali realnost je da oni koji su najrizičniji često ne dolaze sami.
Zato moramo razvijati modele u kojima mi dolazimo bliže njima, kroz terenske akcije, ciljane edukacije i jasne, brze kanale upućivanja. Posebno zabrinjava podatak da se više od 70% pacijenata javlja u uznapredovalom stadiju bolesti, kada je liječenje agresivnije, a prognoza lošija. U tom kontekstu, centralizacija liječenja u nekoliko visokovolumnih centara ima smisla, jer iskustvo, standardi i ishodi idu ruku pod ruku.
Koji je vaš pogled na suradnju hrvatskih instituta sa svjetskim centrima za istraživanje karcinoma glave i vrata?
Danas su znanje i informacije dostupniji nego ikad, ali to ne znači da se kvaliteta podrazumijeva. Suradnja sa svjetskim centrima važna je iz dva razloga: prvo, jer se možemo usporediti s najboljima i učiti od njih, a drugo, jer i mi imamo što ponuditi. Mi aktivno sudjelujemo u projektima s inozemnim centrima, odlazimo na edukacije i pratimo mogućnosti uključivanja naših pacijenata u kliničke studije kada je to za njih korisno.
Kao nastavna baza Medicinskog i Stomatološkog fakulteta Sveučilišta u Zagrebu imamo dodatne kanale mobilnosti i znanstvene suradnje. U idealnom scenariju Hrvatska ne bi trebala biti samo “učenik”, nego ravnopravan partner koji doprinosi kvalitetom kirurgije, dobrim organizacijskim modelima i ozbiljnim istraživačkim radom.
Vi ste prvi hrvatski specijalist maksilofacijalne kirurgije koji je završio Postgraduate Programme in Head and Neck Surgery: Oncology 2023. Što ste najviše naučili na tom programu i kako to primjenjujete u praksi?
Program pri Europskom društvu za kraniomaksilofacijalnu kirurgiju (EACMFS) u godinu dana zaista proširi vidike. Imate priliku vidjeti kako različiti centri razmišljaju, kako organiziraju rad i gdje se kriju one “sitne” prednosti koje u praksi čine veliku razliku. Meni je posebno vrijedno bilo to što sam se uvjerio da smo mi u Hrvatskoj, osobito u onkološkoj kirurgiji glave i vrata, u kirurškom smislu doista konkurentni samom vrhu Europe i da se imamo čime ponositi.
Ono što sam odmah poželio prenijeti u praksu odnosi se na organizaciju ambulanti i rada s pacijentima. Primjerice, u Austriji mi se svidjelo što manji broj onkoloških pacijenata po specijalistu omogućuje detaljniju posvetu svakom bolesniku, dok je kod nas opterećenje često preveliko i predstavlja sustavni izazov. Program mi je posebno osvijestio palijativnu skrb, ne kao “zadnju fazu”, nego kao aktivnu medicinu dostojanstva. Ponekad ne možete izliječiti bolest, ali uvijek možete liječiti bol, strah, izolaciju i patnju.
U tom kontekstu, na Klinici smo među prvima u svijetu uveli multidisciplinarni tim za liječenje refraktorne boli u području glave i vrata, koji okuplja oko deset različitih specijalista. Veliku ulogu u razvoju te dimenzije liječenja ima voditeljica tima, doc. dr. sc. Marina Raguž, neurokirurginja, koja je otvorila novu perspektivu kroz invazivne neuromodulacijske metode, poput duboke moždane stimulacije, stimulacije motoričkog korteksa i perifernih neurostimulatora, u najkompleksnijim bolnim stanjima. To je područje koje rijetki centri sustavno razvijaju i iznimno sam ponosan što naši pacijenti imaju pristup takvom znanju.

Koje prednosti donosi međunarodno stručno usavršavanje u odnosu na klasičnu edukaciju u Hrvatskoj?
Međunarodno usavršavanje ne znači da je domaća edukacija lošija; naprotiv, mislim da imamo odlične škole i mentore. Međutim, međunarodno iskustvo donosi nekoliko stvari koje je teško dobiti drugačije. Prije svega, omogućuje vam objektivan “benchmarking”, da vidite gdje ste stvarno dobri i gdje imate prostor za napredak. Donosi i mrežu ljudi, a u onkologiji i kirurgiji glave i vrata takve suradnje često štede vrijeme, a ponekad i spašavaju živote, jer omogućuju bržu razmjenu mišljenja i iskustava te lakše uključivanje u projekte.
Treća prednost je kultura protokola i detalja, one naizgled sitne stvari u organizaciji, logistici i praćenju pacijenata koje praksu čine sigurnijom i humanijom. I možda najvažnije, takvo iskustvo vas vraća kući s jednom zdravom kombinacijom ponosa i poniznosti; ponosa na ono što imamo i poniznosti da uvijek možemo biti bolji.
Postoji li neka tehnika ili pristup koji ste imali prilike vidjeti u inozemstvu i planirate uvesti u Hrvatskoj?
Postoji, i volio bih da u sljedećim godinama sustavnije uvedemo intraoperativnu imunofluorescenciju. Ona ima dvije ključne uloge: procjenu vitaliteta mikrovaskularnih režnjeva, kako bismo u stvarnom vremenu bili sigurniji da je prokrvljenost dobra, te pomoć u preciznijem određivanju rubova tumora, što je iznimno važno za onkološku sigurnost. Riječ je o skupim metodama koje zahtijevaju infrastrukturu i edukaciju, ali dugoročno mogu smanjiti komplikacije i poboljšati ishode, a to je ulaganje koje se na kraju uvijek vraća pacijentu.
Koji biste savjet dali mladim liječnicima ili istraživačima koji žele karijeru u maksilofacijalnoj kirurgiji ili onkologiji glave i vrata?
Rekao bih im nekoliko vrlo jednostavnih, ali iskrenih stvari. Nema napretka bez rada i žrtve. Medicina je zahtjevna, kirurgija stresna i ne postoji prečac koji ne dođe na naplatu, ali znanje je jedina valuta koju vam nitko ne može oduzeti. Važno je biti proaktivan i radoznao, čitati, tražiti mentore, postavljati pitanja, ići na edukacije i uključivati se u projekte, jer se medicina mijenja brzo i jedini način da ostanete dobri jest da stalno učite. I treće, zadržite srce.
U onkologiji glave i vrata često ne liječite samo tumor, nego strah, šutnju, sram, obitelj i osjećaj da se život u jednom trenutku raspao. Tehnički savršena operacija bez ljudskosti nije potpuna medicina. Možda bih tu dodao i nešto osobno: i sam živim s rijetkom bolešću, cističnom fibrozom, koju sam morao otkriti i za čiju sam se dijagnozu morao izboriti. To me trajno oblikovalo, jer kada jednom naučite kako izgleda biti pacijent, više nikada ne gledate medicinu samo kao posao.
Možda me baš zato toliko privlače “atipični” tumori kod mladih, jer kad uzrok nije jasan, u vama se probudi ona ista upornost da dođete do istine. I za kraj, misao koja me često vodi: život je prekratak da bismo ga trošili na prosječnost kada možemo biti korisni. Ako vjerujete da je nešto ispravno i da donosi dobro pacijentu i struci, ponekad treba imati hrabrosti ići i protiv struje.
(Ida Balog)