Epilepsija je veliki zdravstveni problem kako danas tako kao i kroz cijelu ljudsku povijest. Kada kažemo i danas, pod tim mislimo da u toj bolesti još uvijek nismo dovoljno djelotvorni
Najčešća pitanja koja se u vezi epilepsije postavljaju su: što je to i kako nastaje epilepsija?, zašto nekim osobama koje boluju od epilepsije lijekovi pomažu jako dobro i više nemaju napadaja, zašto nekima pomažu vrlo malo i uz lijekove imaju manje napadaja, ali ih još uvijek imaju, a zašto nekima ne pomažu nikako te i uz lijekove imaju isti broj i istu težinu napadaja?
Ovo pitanje se obično proširuje s potpitanjem: zašto kod slične vrste epileptičkih napadaja, znači slične bolesti, nekima lijekovi pomažu, a nekima ne pomažu? Znamo li mi unaprijed kod kojih epilepsija će lijekovi biti djelotvorni, a kod kojih neće? Može li se epilepsija izliječiti ili je to bolest za cijeli život? Je li epilepsija nasljedna bolest?
Jednom jednostavnom jutarnjom navikom možete zaštititi svoj mozak i izoštriti pamćenje
Pođimo redom. Što je to epilepsija? Epilepsija je bolest čija je osnovna i jedina osobina pojava epileptičkih napadaja. Bez napadaja nema bolesti epilepsije.
Što su to epileptički napadaji: to je iznenadna, neželjena, nekontrolirana, suvišna, nepotrebna, netražena pojava nekih pokreta, nekih osjeta, ili nekih psihičkih aktivnosti kod čovjeka. Mogu se pojavljivati samostalno, samo kao pokret, samo kao osjet, samo kao psihička aktivnost ili kao bilo koja kombinacija dvoje ili troje od navedenog. A s druge strane sve se to može pojaviti uz potpuno očuvanu, djelomično očuvanu ili potpuno izgubljenu svijest. Ti neželjeni “fenomeni” se najčešće iznenadna pojave, traju neko vrijeme, povuku se, a organizam se potpuno oporavi kao da se ništa nije dogodilo.
Zbog čega nastaju epileptogeni fenomeni?
Nastaju zbog toga što iznenada, nekontrolirano, neželjeno, samo od sebe počne biti “aktivno” jedno područje mozga koje je upravo moždano sjedište takvog epileptogenog fenomena. Na primjer ako je nekontrolirano aktivno motoričko područje za desnu šaku, javit će se epileptički napadaj koji se sastoji upravo od nekontroliranih pokreta desne šake.

Ako je nekontrolirano aktivno područje za osjet u desnoj ruci, i to osjet topline, onda će se epileptički napadaj sastojati u osjećaju vrućine u desnoj ruci iako ju ništa nije zagrijavalo. Ako su istovremeno nekontrolirano aktivna oba prethodno spomenuta područja velikog mozga, epileptički napadaj sastojat će se od nekontroliranih pokreta u desnoj šaci uz osjećaj vrućine.
Ako je nekontrolirano aktivno područje za osjet sluha, onda će se epileptički napadaj sastojati u osjećaju zvukova, iako takvih zvukova nema u okolini. Ako je nekontrolirano aktivno područje koje u mozgu prigušuje ili potpuno gasi našu svijest o događajima, epileptički napadaj će biti samo kao “djelomično sužena svijest” ili potpuni gubitak svijesti. Ako je došlo samo do nekontroliranog prigušivanja svijesti , u tom vremenskom periodu ćemo se samo djelomično moći sjetiti onog što se događalo s nama i oko nas. Ako je nekontrolirano došlo do potpunog isključena svijesti onda se u tom periodu nećemo moći sjetiti ničeg što se događalo s nama ili oko nas.
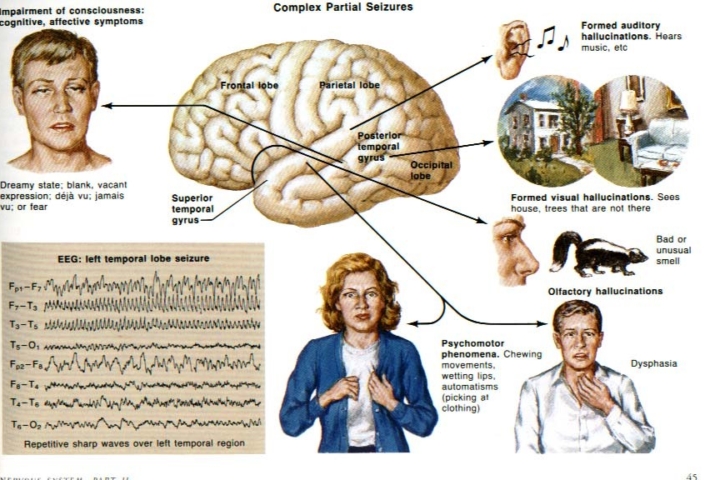
Nadalje, nekontrolirana i neželjena aktivnost iz jednog dijela mozga može se proširiti na okolna područja. Shodno tome proširenju na okolna područja mozga širi se ili “obogaćuje” i klinička slika epilepsije tako da se početnoj kliničkoj slici epilepsije postupno pridružuju nove nekontrolirane funkcije kojima je baš sjedište u onim dijelovima mozga na koje se nekontrolirana aktivnost proširila.
Kako izgleda veliki epileptički napadaj?
Ako se nekontrolirana aktivnost iz nekih dijelova mozga proširi na cijeli mozak onda ćemo dobiti napadaj koji će biti u obliku velikog epileptičkog napadaja, tzv. grand mall: gubi se svijest, sposobnost zadržavanja položaja koje je tijelo imalo u početku napadaja te se pada, javljaju se grčevi svih mišića tijela koje smjenjuju trzaji, zbog stiskanja trbušnih mišića, mokraćnog mjehura i debelog crijeva može doći do ispuštanja mokraće i stolice, zbog nakupljanja sline u ustima i ugriza za jezik pojavljuje se krvava pjena, zbog grča dišne muskulature naglo se ispuhuje zrak iz pluća te se javi krik, a osoba ne može disati pa poplavi itd…
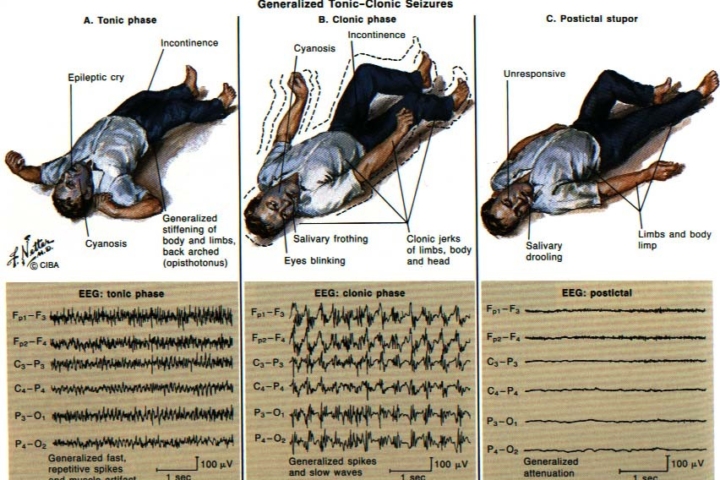
Kod djece koja nemaju potpuno razvijene moždane centre i puteve širenja moždane aktivnosti generalizirani napadaji imaju donekle drugačiju kliničku sliku i najčešće odgovaraju onome što nazivamo absans. Absansom dominiraju djelomični ili kompletni gubitci svijesti a motoričke aktivnosti su znatno siromašnije.

Kada se govori o epilepsiji obično se pod pojmom epilepsije kao “paradigme“ podrazumijeva samo pojava velikih epileptičkih napadaja. Drugi oblici epilepsije s drugim vrstama napadaja nisu uvriježeni u laičkom shvaćanju epilepsije. Dakle, veliki epileptički napadaj kao najdramatičnija klinička slika neke bolesti uopće u medicini je ujedno i paradigma epilepsije iako veliki epileptički napadaji ne predstavljaju više od 5-8% svih epileptičkih napadaja.
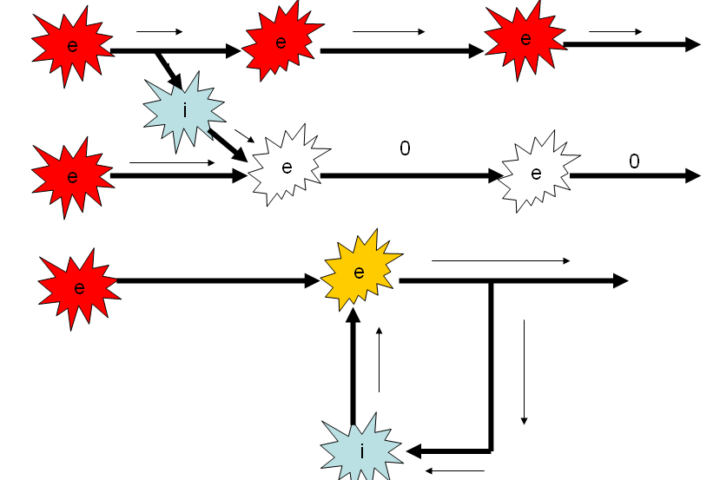
Zašto dolazi do nekontrolirane aktivnosti pojedinih skupina živčanih stanica u ljudskom mozgu? Ljudski mozak je sastavljen od oko 60-80 milijardi živčanih stanica ili neurona koji su međusobno povezani u cjeline. Načelno postoje samo dvije vrste neurona. Prva vrsta čija aktivnost u spoju s drugim neuronima koči aktivnost tih drugih neurona. Ti se neuroni zovu inhibicijski ili neuroni prigušivači drugih neurona. Druga vrsta neurona čija aktivnost u spoju s drugim neuronima potiče njihovu aktivnost. Ti se neuroni zovu ekscitacijski, podražavajući neuroni drugih neurona.
Postojanje ekscitascijskih i inhibicijskih neurona je temelj funkcije cjelokupne neuronske mreže i cijelog mozga. Moglo bi se reći da ta stalna igra međusobnog stišavanja i podraživanja neurona u sveukupnoj neuronskoj mreži mozga ujedno predstavlja sveukupno funkcionalno bogatstvo mozga, odnosno živčanog sustava općenito.
Okupljanje, povezivanje neurona u određene cjeline je obično vezano uz neke funkcije. Svakoj skupini živčanih stanica pripada jedna funkcija i svakoj funkciji pripada određena skupina živčanih stanica. Skupina neurona koja je zadužena za kontrolu neke funkcije zove se moždani centar te funkcije.
Sve što radimo, mislimo ili osjećamo ima svoje posebno mjesto u živčanom sustavu i od njega je kontrolirano, od njega se pokreće i od njega se zaustavlja. Kod zdravih ljudi sve je to usklađeno u jednu skladnu psihofizičku cjelinu.
Da bi nešto proglasili skladnom psihofizičkom cjelinom, svaka od navedenih motoričkih, osjetilnih i psihičkih funkcija mora biti aktivna kada joj je mjesto i vrijeme, i što je još ne manje važno, ne smije biti aktivna kada nije. To se u stručnom neurološkom rječniku kaže: ima prostornu i vremensku referencu, a iz kojih proizlazi i tzv. logička referenca (funkcionalna referenca) . Ako neka od navedenih tjelesnih funkcija nije aktivna onda kada joj je vrijeme i mjesto ili je aktivna u nevrijeme i na pogrešnom mjestu stvara se nesklad u funkciji ljudskog organizma.
Što je u kontekstu cijelog ovog mudrovanja epilepsija. E to je kad je nešto u mozgu aktivno, nešto u mozgu radi, a ne bi trebalo raditi ili ne radi, a trebalo bi raditi. Postavlja se pitanje: zašto neki dio mozga, neka skupina neurona koja je zadužena za neku funkciju pobjegne odjednom ispod kontrole i počne biti nekontrolirana, nepotrebna i neželjeno aktivna?
Četiri razloga za nastajanje epilepsija
Prvi razlog je oštećenje mozga koje dovodi do gubitaka živčanih stanica. Oštećenje može nastati nakon ozljede, otrovanja, smetnji cirkulacije, krvarenja, pritiska na moždane stanice zbog razvoja tumora u glavi, upalnih bolesti mozga… ili naprosto zbog prirodnog starenja koje karakterizira postupno propadanje stanica mozga.
Ako se u bilo kojem od tih slučajeva dogodi da u nekom području mozga propadne više moždanih stanica koje inhibirajuće djeluju na druge moždane stanice, nego onih stanica koje podražavajuće djeluju na druge stanice, ili obratno, suvišku će biti “kapacitet podraživanja ili kapacitet stišavanja” i to baš na mjestu u mozgu gdje se nesrazmjer dogodio.
U tom slučaju postoji vjerojatnost da će dotična regija mozga izmaći kontroli i ponekad sama od sebe, bez vanjskog uzroka, krenuti u aktivnost kad joj nije vrijeme i kad to od nje nije traženo. Na periferiji od mozga, u tijelu će se tada razviti epileptički napadaj. Taj epileptički napadaj će izgledati točno onako kao što izgleda funkcija koja je izmakla kontroli, a za koju je zadužen spomenuti dio mozga.
Ovakvi razlozi nastajanja epilepsija su najčešći, od svih vrsta epilepsija.
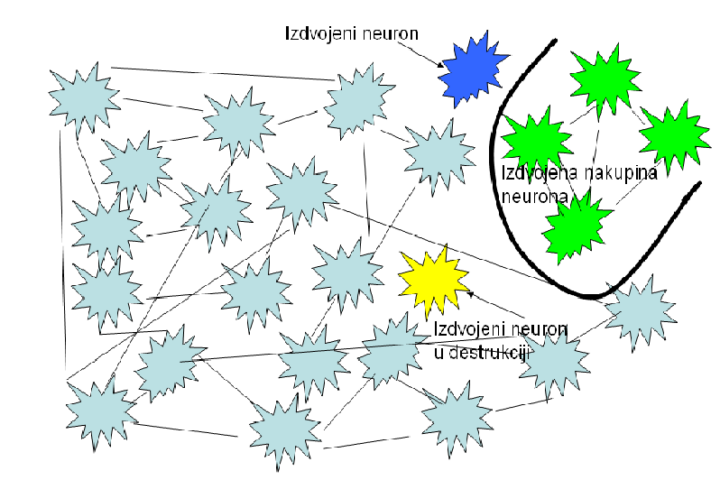
Među napadajima koji tako nastaju nalazi se najveći broj onih koji jako dobro reagiraju na antiepileptičke lijekove. Štoviše, smatra se da se ta vrsta epilepsije donekle može regulirati i sama od sebe. Naime, u osnovi joj je suvišak podražavajućih ili stišavajućih neurona u određenoj regiji mozga. Smatra se da se s vremenom taj suvišak neurona u žarištu epilepsije izgubi njihovim privremenim deaktiviranjem. Ako je potreba za tim deaktiviranjem dugotrajna suvišni neuroni, čak i atrofiraju, nestanu.
Drugi način izravnavanja je prestrukturiranje živčane mreže “pupanjem” novih spojnica ili sinapsi između živčanih stanica koji daje prednost smanjenom kapacitetu nad relativno povećanim kapacitetom.
Treći način izravnavanja predmnijeva da se čak podražavajući neuroni mogu pretvoriti u stišavajuće neurone i obratno dok se njihov broj funkcionalno ne izravna. Tada i prestaju napadaji.
Smatra se da sami napadaji, spomenutim načinima potiču to izravnavanje podražavajućih i stišavajućih neurona. To bi s druge strane značilo da u slučajevima kod takvih uzroka epilepsije trebamo pustiti da se odvije stanoviti broj napadaja koji će taj proces izravnavanja ubrzati metodom tzv. povratne sprege.

Neki su autoriteti na taj način pokušali objasniti zašto kod nekih osoba koji su dobili epilepsiju ,naprimjer, nakon povrede mozga, i bez liječenja, epilepsija, postupno nestaje, bez lijekova. Dok kod drugih koji su isto tako poslije povrede dobili epilepsiju, a uzimali su lijekove, epilepsija se ponovno javi kada ih prestanu uzimati. Prema navedenom mišljenju: lijekovi su spriječili napadaje ali i navedene procese izravnavanja podražavajućeg i stišavajućeg kapaciteta neurona u određenim regijama metodom povratne sprege. Međutim, ipak takvo razmišljanje u epileptologiji nije neki čvrsti stav koje se slijedi, posebno ne u terapijskom smislu.
Drugi oblik napadaja su napadaji po tipu tzv. “epileptogenog neurona”. Naime, iz nepoznatih razloga u mozgu se pojave neuroni koji se ne razlikuju od ostalih neurona niti na razini elektronske mikroskopije, osim što sami po sebi povremeno ulaze u nekontroliranu aktivnost koju ne može zaustaviti nikakvo djelovanje stišavajućih neurona. Ti neuroni ne podliježu nikakvim pravilima i sami od sebe, kad se to njemu prohtije, stvaraju velike električne potencijale, izbijaju velikom frekvencijom, i štoviše, od njihove aktivnosti se ne mogu obraniti drugi neuroni koji su s njim u vezi.
Nakon višekratnog bombardiranja divljim elektricitetom i ti neuroni postupno se pretvaraju u epileptogeni neuron te se zona potencijalno nekontroliranih “samovoljnih neurona” širi. Reklo bi se da je postojanje epileptogenih neurona u mozgu zarazno, postupno se širi na zdrave neurone koji tada postaju epileptogeni. S vremenom veliki dio mozga postane pun epileptogenih neurona koji lako izazivaju sve vrste napadaja, a najčešće završe generaliziranim napadajima.

Među epilepsijama uzrokovanim na ovakav način nalazi se najviše epilepsija koje jako loše reagiraju na antiepileptičku terapiju ili su, kako bi se to reklo, farmako-rezistentne. Ova vrsta epilepsije pokazuje najčešću obiteljsku povezanost, smatra se da je jednim dijelom i pojava u mozgu tzv. epileptogenih neurona genetički predisponirana. Postojanje epileptogenog neurona je dokazano, on je neurobiološki potvrđen i opisan tako da je ovaj koncept navedenih epilepsija u epileptologiji prilično priznat i ukorjenjen. (Usput niti moguće operativno liječenje ne pomaže jer je žarišta mnogo).
Kod trećeg uzroka nastajanja epilepsije se radi o tom da je neka regija u mozgu preosjetljiva na neke prirodne podražaje i prirodno započinje aktivnost koji se od nje ne traži. Za taj slučaj u mozgu bi mogli kazati da postoji pogrešan program, pogrešno programiranje. “Falinga” nije na razini pojedinačnih neurona nego na razini skupine neurona, funkcionalnih cjelina u mozgu, moždanih centara i njihovih sveza. Program je pogrešno povezan, preosjetljiv i na normalne podražaje i postane nestabilan.
Najbolji doručak za mozak prema preporuci doktorice s Harvarda
Kakvi su to podražaji koji takve programe stave nekontrolirano u funkciju? Pa to su obične informacije iz bilo kojeg perifernog osjetila koje dolaze u mozak: svjetlosne, zvučne, dodirne, okusne, mirisne itd. Također to mogu biti i složene informacije koje se na neki poticaj iz periferije stvaraju u mozgu. Takve epilepsije pogrešnog preosjetljivog programa ili pogrešnih programskih sveza, nisu tako učestale, možda par postotaka od svih epilepsija i među takvim epilepsijama se najviše nalazi onih koji se zovu “refleksne epilepsije”.
Reakcija na lijekove je polovična. Međutim, reakcija takvih epilepsija na razne higijensko dijetetske mjere ili procedure iz iskustva je začuđujuće dobra. Naime, postoje određena ponašanja kod nekih epileptičara koja su dobra za kontrolu napadaja. Ta ponašanja gotovo sigurno sadržavaju izbjegavanje stanovitih podražaja čiji impulsi dolaze u nestabilna područja mozga. Takve osobe su česti “filozofi” svim drugim epileptičarima i često ih “more” svojim uspješnim liječenjem dok drugi koji to pokušavanju nikako da to postignu. Naravno, jasno je zašto, jer je epilepsija drugih osoba generirana po sasvim drugom tipu.
Ovakav stav o nekim epilepsijama nije baš previše vladajući u epileptologiji i na razini je još uvijek teoretskih razmatranja. Tom konceptu nekih epilepsija se priklanja i autor ovog teksta koji je o tome često nastupao svojim predavanjima i o tom konceptu nekih epilepsija pisao.
Četvrti oblik nastajanja epileptičkih napadaja je posljedica dovođenja mozga u neka neprirodna stanja koja mozak ne može izdržati pa postaje elektropotencijalno nestabilan. Naime, u nekim situacijama se mozak koji je inače zdrav “otruje”, natopi nekom supstancom kao što su to lijekovi, opojna sredstava, neki faktički otrovi pa i alkohol, koji učine da svi ili stanovita količina neurona ima snižen prag podražaja.
Snižen prag podražljivosti neurona u mozgu može se postići i nespavanjem, pretjeranim fizičkim ili psihičkim radom, psihičkim stresom itd… U nekim slučajevima to se može postići i elektromagnetskim poljima određene kakvoće i količine. Dakle, u takvom mozgu su sve morfološke strukture zdrave, dobro uravnotežene, ali je osjetljivost kritične količine neurona smanjio vanjski uzrok. Među epileptičkim napadajima izazvanim tim uzrokom najveći je broj generaliziranih napadaja ili malih napadaja vrlo kratkog trajanja koji vrlo brzo prijeđu u veliki napadaj.
Njihova reakcija na lijekove, bez odstranjivanja uzroka epileptogene preosjetljivosti, je vrlo loša. Ali ako se otkloni uzrok napadaji se najčešće više ne pojavljuju. Ovaj koncept nekih epileptičkih napadaja je apsolutno u epiletologiji nepobitan i prihvaćen jer se, što bi se reklo, provjerava svakodnevno i na svakom mjestu. Najveći broj beskonačnog niza “dosadnih stručno znanstvenih radova” u cijeloj povijesti epiletologije je povezan, uz ovaj koncept epilepsije.
Peti uzrok napadaja su kombinacije prethodnih napadaja. Najčešća je kombinacija prvog i svakog pojedinačnog od ostala tri spomenuta. Naime kod svih ljudi, pa i kod osoba s epilepsijom, vremenom ili u određenim okolnostima, događa se nesimetrični gubitak neurona, ako zbog ničeg drugog ono zbog starenja. Šesti, sedmi i ostali po broju uzrok epilepsija, da tako kažemo, je onaj koji se krije u našem neznanju i još uvijek nedovoljnom shvaćanju naravi epilepsije kao fenomena.
Kada ovo sve razmotrimo skoro da se čudimo kako uopće i ima ljudi koji nemaju iskustvo epileptičkog napadaja. Mi koji se time bavimo znamo da je ogromna većina onih koji nisu bolesnici od epilepsije iskusila epileptički napadaj. Zašto oni to ne znaju? Zato što nije bio uočljiv i nije se ponavljao. Ili, da tako kažemo, po ničemu nije stršao. Dakle, skoro da nema osobe kod koje nekada neko područje mozga ne iskoči ispod kontrole i proradi samostalno i zarola neku funkciju u obliku epileptogene fenomenologije. Klinički to obično izgleda kao neki trzaji, neke osjetilne senzacije po tijelu, neke nekontrolirane misli i tako dalje.
Opće je prihvaćeno da je živčanim stanicama imanentno povremena nekontrolirana aktivnost. Ona je izgleda uključena u povratnu spregu feedback oscilacije oko usklađene aktivnosti. Bez feedback oscilacija oko usklađene aktivnosti izgleda da nema niti te usklađene aktivnosti, kao da se feedback titranjima neke uskladbe pipa okolina da bi se zadržala uskladba. Teška je to filozofija, ali pustimo to sad!.
Kako se dokazuje epilepsija
Potvrđivanjem da postoji epileptički napadaj. To je nekada lako, a nekada teško dokazati. Lako je ako su napadaji kliničkom slikom vrlo jasni, kao veliki epileptički napadaj, ili ako su vrlo česti. Međutim kada epileptički napadaji imaju jako bljedu kliničku sliku i kada su rijetki, to je teško, a ponekad i nemoguće dokazati. Glavna tehnika u dokazivanju epilepsije je snimanje električne aktivnosti mozga. Rezultat toga je elektroencefalografski zapis, EEG u svim varijacijama od standardnog pa do višednevnog kontinuiranog snimanja.
Nakon snimanja se kasnije u analiziranju tog zapisa traži epileptogeni obrazac i njegova povezanost uz sumnjivi epileptogeni fenomen. Cilj je postići veliku vjerojatnost povezanosti EEG zapisa i sumnjivog epileptogenog kliničkog fenomena. To ponekad iziskuje mnogostruko ponavljanje snimanja.
Kako se liječi epilepsija?
Uzimanjem lijekova koji smanjuju podražljivost neurona. Ljekovi se dalju stalno nakon što se dijagnosticira epilepsija, a ne samo kada se javi napadaj. Oni su kemijske supstancije kojima se kontinuirano natapa mozak da bi se smanjila podražljivost svih stanica (neželjen učinak), a time i podražljivost stanica uključena u epileptički napadaj (poželjan učinak).
Odmah se nameće zaključak-pitanje: lijekovi protiv epilepsije koče sve stanice mozga da bi među njima bile i zakočene one koje sudjeluju u napadaju? Da, točno je to. Postavlja se onda sljedeće pitanje: može li se izmisliti ljek koji koči samo stanice uključene u epileptički napadaj, a da ostavi po strani sve druge koji u tome ne sudjeluju? Za sada takav lijek nemamo. Ide konstatacija i pitanje: pa to liječenje je prilično jednostavno? Da, na žalost to je tako.
Ako sumnja ostaje a nismo je dokazali onda se čak poslužimo i tz. Ex-iuvantibus metodom. Dademo neki lijek protiv epilepsije i bilježimo da li su se sumnjivi fenomeni bitno smanjili ili izgubili. Ako jesu možemo smatrati sa velikom vjerojatnosti da je to bila epilepsija.

Međutim ima tu nešto što nije tako jednostavno: naime kod velikog broja raznih drugih simptoma i znakova lošega zdravlja također pomažu antiepileptici. Posebno u psihijatriji, bolnim sindromima, disfunkcijama raznih organa i slično. Da li su ti znakovi epilepsija? E to nije jednostavno. No ostavimo to za neki drugi tekst.
Ima li drugih načina liječenja?
Ima operativno liječenje žarišta epilepsije ako prema vrsti epileptičkog napadaja i prema vrsti električne aktivnosti mozga (EEG) možemo naći žarište napadaja. Mjesta odakle napadaj kreće. Ono je najčešće uz neku nenormalnu strukturalnu, morfološku promjenu u mozgu, ali ne mora biti. Kad to žarište nađemo mi ga operiramo, odnosno kirurški odstranimo. Ali, zar nije rečeno da tada možemo ozlijediti mozak i stvoriti onaj nesrazmjer podražavajućih i potiskivajućih neurona i stvoriti novo potencijalno žarište epilepsije?
Naravno da operacijom mozga ozljeđujemo mozak i stvaramo potencijalno novo žarište epilepsije, ali mi idemo sljedećom logikom koju prezentiramo bolesniku: kažemo mu, Vi imate jedno žarište epilepsije koje ne možemo na zadovoljavajući način riješiti lijekovima i ono kod vas usuprot lijekova uzrokuje epileptičke napadaje. Mi ćemo to žarište otkloniti operacijom i stvoriti potencijalno novo žarište. Prema našem iskustvu i podacima koje imamo o Vašem žarištu mislimo da će naše novostvoreno žarište biti povoljnije za vas, da će biti slabiji izvor epileptičkih napadaja i riješiti Vas svih ili većine epileptičkih napadaja, što smatramo napredak u liječenju. Naravno da to bolesnik mora potpisati.
Što nam daje za pravo da preporučujemo operativno liječenje? Sedamdesetogodišnje iskustvo u operativnom liječenju koje je biostatistički posložilo uspješnost takvih zahvata za određene vrste epilepsija i određene vrste promjena u mozgu koji su izvor epilepsija ili određene vrste promjena u nađenoj elektrokortikalnoj aktivnosti nekih dijelova mozga. To iskustvo se stalno nadograđuje. Broj potencijalnih bolesnika čija se farmako-rezistentna epilepsija može liječiti operativno iznosi manje od jedan posto.
Zadnjih desetljeća je u liječenju nazočan i VS tz. Vagus stimulator. To je jedan pacemaker priključen na deseti moždani živac koji ide prema mozgu. Njegovim stalnim stimuliranjem strujom, impulsima određene frekvencije i snage, vrši se destimuliranje nekih centara u mozgu važnih u širenju napadaja i zagušivanje puteva kojima se ti napadaji šire. Ako se dobro odaberu bolesnici za tu metodu ima i učinka. Međutim to nije krucijalna metoda iako je u početku mnogo obećavala.
Zašto je epilepsiju teško liječiti?
Temelj epilepsije je podražljivost, međutim temelj i normalnog rada živih stanica mozgu je također podražljivost. Kad bi drastično eliminirali podražljivost ne bi naravno bilo epileptičkih napadaja, ali ne bi bilo niti normalne funkcije tih stanica, a to znači niti normalnog funkcioniranja mozga.
Već kod životinja koje imaju nakupinu stanica vrlo primitivnog broja, od nekoliko stotina tisuća neurona, postoji nekontrolirana aktivnost odnosno epileptički napadaj. Epileptičke napadaje imaju već reptili (krokodili varani i slično).
Liječenje epilepsije je vrlo neizvjesno. U nekim slučajevima nikako da epileptičke napadaje stavimo pod kontrolu, a u nekim slučajevima uspijemo začuđujuće vrlo dobro tako da potpuno prekinemo napadaje. Kod početka liječenja epilepsije najvažnije je da ne dajemo neumjerene prognoze u jednom ili drugom smjeru.